reconstruction du mpfl
Cette technique récente traite l’instabilité patellaire (rotulienne) en associant la reconstruction d’un ligament rompu qui permet d’empêcher que la patella bascule vers l’extérieur du genou, à une libération de l’aileron patellaire externe sous arthroscopie. Cette technique donne de très bons résultats sur la stabilisation de la patella et la reprise sportive sans nécessiter de consolidation osseuse.
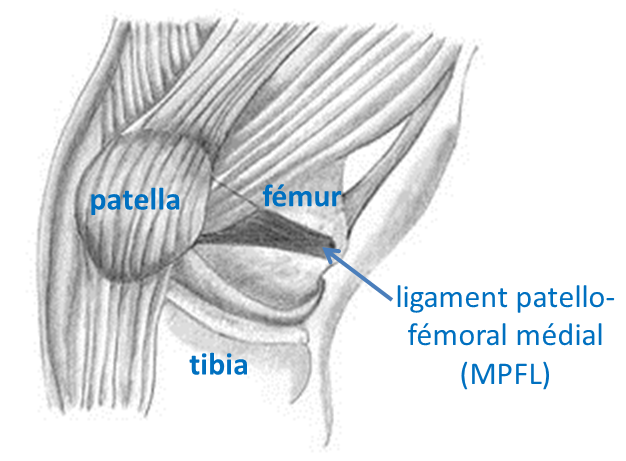
anatomie normale du genou
La patella et l’appareil extenseur du genou: un peu d’anatomie…
Le genou correspond à l’articulation entre l’os de la jambe (le tibia) et la patella (rotule) avec celui de la cuisse (le fémur). La patella a une forme triangulaire et coulisse dans une gouttière de même forme creusée à l’avant du fémur (appelée trochlée fémorale). Du cartilage recouvre ces surfaces de contact dont il permet le glissement répété de l’une sur l’autre sans frottement ni douleur.
La patella est stabilisée par le muscle quadriceps vers le haut et le tendon patellaire vers le bas qui s’insère sur le tibia. Les ailerons patellaires sont de larges rubans fibreux reliant les côtés de la patella au quadriceps et au fémur. Le ligament patello-fémoral médial (MPFL) renforce l’aileron interne en dedans de la patella. Il s’insère sur le bord interne de la patella pour se terminer sur l’épicondyle médial du fémur en arrière et empêche la patella de glisser et de basculer vers l’extérieur du genou.
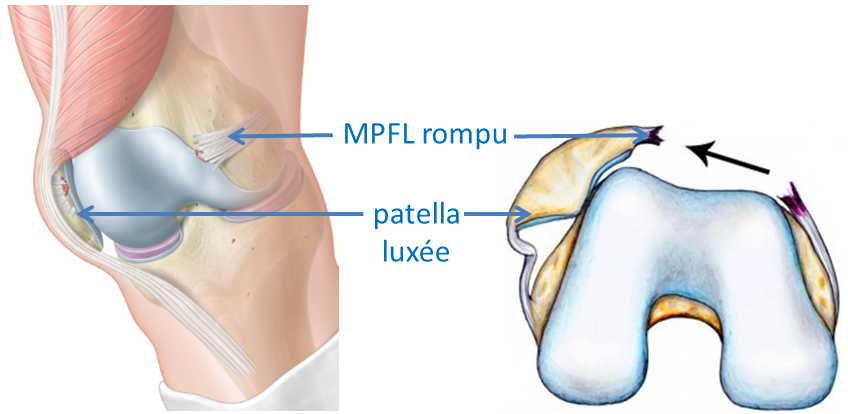
Instabilité et luxation patellaires
Parfois la patella bascule vers l’extérieur partiellement ou se déboîte totalement (luxation). Le ligament patello-fémoral médial est alors déchiré.
Le problème? l’instabilité patellaire externe
La patella doit être absolument centrée dans la trochlée fémorale pour coulisser sans douleur. Parfois elle peut s’excentrer et basculer sur l’extérieur du genou voire se déboîter en cas de luxation. Le ligament patello-fémoral médial est alors obligatoirement déchiré lorsque la patella se luxe et peut ne pas cicatriser correctement ce qui augmentera la bascule et le risque de re-luxation. Cette bascule peut occasionner des douleurs, des gonflements, une sensation d’instabilité. La gêne est très forte à la descente des escaliers qui devient parfois impossible, à la marche en pente descendante ou lors de la position assise genoux fléchis. Une position trop haute de la patella (patella alta), une malformation de la trochlée (dysplasie trochléenne), un genu valgum (genou en X) important sont des facteurs de risque.
En cas de gêne ou de luxations récidivantes malgré une bonne rééducation avec un kinésithérapeute , l’intervention de reconstruction du MPFL rompu est envisagée afin de soulager les douleurs, limiter l’instabilité et ralentir la dégradation cartilagineuse.
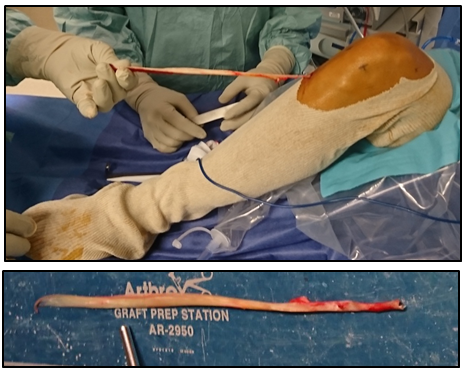
reconstruction du mpfl
Le tendon gracile (droit interne) est prélevé par une petite incision de 2 cm sous le genou et servira de greffe pour reconstruire le MPFL.
Reconstruction du MPFL: c’est quoi et pourquoi ça marche?
L’intervention consiste à reconstruire le ligament patello-fémoral médial rompu après une luxation et renforcer l’aileron patellaire interne pour recentrer la patella dans la gorge trochléenne et corriger sa bascule externe. Un tendon ischio-jambier, le gracile (semi-membraneux), est ainsi prélevé en arrière de la cuisse pour servir de greffe. Il est alors fixé au niveau de l’épicondyle interne dans le fémur par une vis résorbable et au niveau du bord interne de la patella. Il reproduit ainsi fidèlement le trajet du MPFL. L’aileron patellaire externe rétracté qui « attire » la patella sur le côté est ensuite sectionné afin de le relâcher.
Ces deux gestes permettent de corriger l’excentration et la bascule (section de l’aileron) externes de la patella.
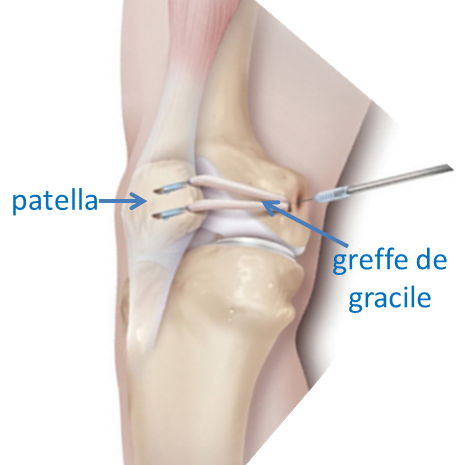
Reconstruction du MPFL : comment?
L’intervention dure environ moins d’une heure et se pratique sous anesthésie générale ou rachi-anesthésie (seuls le bassin et les jambes sont anesthésiés).
La section de l’aileron patellaire externe est d’abord réalisée sous arthroscopie par 2 petites incisions en avant du genou sans ouvrir l’articulation. Une caméra est introduite par l’une d’elles pour voir l’état du cartilage et contrôler les instruments passés par la seconde.
Dans un second temps, une incision 2 cm est réalisée à la partie haute du tibia afin de prélever le tendon du gracile. Une seconde incision d’environ 5 cm est réalisée en dedans de la patella afin de libérer son bord interne et repérer l’aileron patellaire et le MPFL rompus. La greffe est suturée à la patella puis sa bonne position sur le fémur est repérée afin de la garder tendue lors de tous les mouvements du genou. Elle est alors fixée en arrière de l’épicondyle médial par une vis résorbable.
Reconstruction du MPFL: et ensuite?
La durée d’hospitalisation est d’environ 2 à 3 jours.
La marche entre 2 béquilles AVEC UNE ATTELLE DE ZIMMER gardant la jambe tendue pendant 6 semaines est débutée le jour même. Il faut éviter de fléchir le genou en marchant pendant 3 semaines. Le kinésithérapeute vous aidera à fléchir le genou et la rééducation sera débutée vers le 15ème jour.
La sortie se fait à domicile tout en continuant la rééducation.
Un traitement anticoagulant est prescrit pour 1 mois afin d’éviter les phlébites.
Les fils ou agrafes sont retirés vers le 15ème jour. Les pansements sont refaits tous les 2 jours pendant 18 jours.
La reprise de la conduite automobile est envisageable après 6 semaines.
La reprise du travail se fait en moyenne après 2 mois mais varie de manière importante selon votre activité physique professionnelle.
Les activités sportives peuvent être reprises progressivement après 4 mois.
La cicatrice doit être protégée des rayons UV du soleil pendant un an après l’opération en utilisant un linge couvrant ou une crème solaire écran total indice 50 au risque d’être inesthétique et en relief (chéloïde).
L’arrêt du tabac 4 semaines avant la chirurgie et jusqu’à 3 semaines après permet une meilleure cicatrisation et diminue le risque d’infection.
Reconstruction du MPFL: quels risques?
Une raideur peut se développer et la rééducation doit suivre les consignes données au risque d’une mauvaise consolidation.
Un hématome de la zone opérée peut se produire. Dans de rares cas, il est nécessaire de l’évacuer.
L’infection articulaire est rare, mais nécessite un lavage chirurgical ainsi qu’un traitement antibiotique de longue durée. Ce risque est diminué par l’arrêt du tabac et la perte de poids avant la chirurgie.
Des caillots sanguins dans les veines de la jambe peuvent se produire, formant une phlébite. Un traitement anticoagulant après l’intervention limite ce risque.
Une neuro-algodystrophie peut survenir de façon imprévisible et associe un gonflement, une rougeur et des douleurs du genou. Elle disparaît spontanément en quelques mois.
Les nerfs et artères entourant le genou peuvent être accidentellement touchés, cette complication est rarissime.
La rupture de la greffe avec récidive des luxations peut survenir en cas de reprise sportive trop précoce, de non-respect de consignes de rééducation et de consommation tabagique active.
Les risques énumérés ne constituent pas une liste exhaustive. Votre chirurgien vous donnera toute explication complémentaire sur les avantages, les inconvénients et les risques de l’intervention.
Reconstruction du MPFL: quels résultats?
La reconstruction du MPFL permet la stabilisation de la patella avec une disparition de la sensation d’instabilité et des luxations chez plus de 95% des patients. Les douleurs disparaissent chez plus de 8 patients sur 10 mais peuvent parfois persister du fait d’une usure déjà présente du cartilage patellaire. Des injections d’Acide Hyaluronique et/ou de PRP pourront alors aider à les traiter. Les mobilités complètes et la force musculaire sont généralement récupérées au 3ème mois et permettent la reprise sportive dans la majorité des cas. Le taux de réintervention pour récidive de l’instabilité est d’environ 5% à 6 ans et surtout en cas de reprise sportive trop précoce ou de non respect des consignes de rééducation.
CHU SUD - 410, 97 Avenue du Président Mitterrand BP 350, 97448 Saint Pierre Cedex
0262.71.98.02
ortho.sud@chu-reunion.fr
Secrétariat situé au 2è étage du bâtiment central